甲状腺手术中喉返神经的应用解剖研究*
2010-01-25孙梦寒
孙梦寒
(临沂市苍山县卫生职工中等专业学校,山东 苍山 277700)
甲状腺术中喉返神经(Recurrent Laryngeal Nerve, RNL)损伤是临床常见的并发症,患者主要表现为单侧喉返神经损伤引起的声音嘶哑及双侧喉返神经损伤引起的呼吸不畅甚至窒息。据统计,甲状腺手术喉返神经的损伤率国外报道为0.4~3.9%[1],国内报道为0. 8% ~7.8%[2,3]。喉返神经的保护问题一直都是甲状腺外科医生关注的热点与难点。本课题通过观察和测量喉返神经的行程、分支特点以及与甲状腺下动脉分支相互关系,为甲状腺手术术中喉返神经的定位和保护提供解剖学基础。
1 资料与方法
1.1病例资料 2008年6月~2009年6月在我科行甲状腺手术的326例患者,男性占34.97%(114/326),女性占65.03%(212/326)。283例选择性的进行了术中喉返神经显露,占手术病例86.81%(283/326),其中甲状腺腺瘤占7.42%(21/283),结节性甲状腺肿占83.39% (236/283),甲状腺癌9.19%(26/283)。
1.2测量方法 术中逐层解剖分离各层组织直至暴露甲状腺、甲状腺下动脉、喉返神经等结构,观察和测量喉返神经的行程、分支特点以及与甲状腺下动脉分支相互关系,并观察和测量喉返神经与甲状腺下极、气管等解剖标志的相互位置关系。
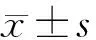
2 结 果
所有患者手术后第1天行电子喉镜检查,无一例声带运动异常。术中喉返神经的解剖情况如下。
2.1喉返神经上行段的应用解剖
所有283例手术中,177例371侧(62.54%,65.54%)喉返神经位于气管外侧缘中下1/3的深面;103例191侧(36.39%,33.75%)喉返神经位于气管外侧缘中间1/3处;3例4侧(1.06%,0.71%)位于气管外侧缘中上1/3的浅表处。上行的喉返神经基本与气管平行。左侧喉返神经与气管外侧壁距离的平均距离为(5.63±0.58)mm;右侧喉返神经与气管外侧壁距离较左侧稍远,平均距离为(6.47±0.98)mm。
2.2喉返神经甲状腺背侧段的应用解剖
在所有手术中,有181例382侧喉返神经(63.96%,67.49%)位于侧叶中内2/5处,有102例184侧喉返神经(36.04%,32.50%)位于左右侧叶中外4/5处。
2.3喉返神经的喉外分支类型及分支形态
喉返神经在入喉前以单支为多,占49.12%,分2支者占32.86%,分多支占18.02%(见表1)。有分支者, 可多条分支共同入喉,也可见分支分布到气管等。

表1 喉返神经喉外分支情况
2.4喉返神经分叉点与甲状腺下极的关系
在所有病例中喉返神经的分叉处大部分位于甲状腺下极的外后下方(190,67.14%)。喉返神经分叉处与甲状腺下极的平均水平距离为(0.636±0.67)cm,平均垂直距离为(1.170±0.213)cm。15例(5.30%)位于甲状腺后外方,且与甲状腺下极平齐,平均水平距为(0.625±0.08)cm;78例(27.56%)位于甲状腺下极后外上方,与甲状腺下极平均水平距为(0.624±0.021)cm平均垂直距离为(1.135±0.151)cm。
2.5喉返神经与甲状腺下动脉的关系
甲状腺下动脉进入甲状腺前分为2条分支或3条分支后进入甲状腺。喉返神经和甲状腺下动脉两者关系分为5型。Ⅰ型为喉返神经在甲状腺下动脉之前,Ⅱ型为喉返神经穿行于甲状腺下动脉之间,Ⅲ型为喉返神经在甲状腺下动脉的后方,Ⅳ型为甲状腺下动脉穿行喉返神经的分支之间。Ⅴ型为喉返神经的分支与甲状腺下动脉的分支相互交叉[4]。本组病例中,Ⅰ型占3.53%,Ⅱ型占10.60%,Ⅲ型占55.12%,Ⅳ型占15.90%,Ⅴ型占11.66%。(见表2)从研究结果可以看出以Ⅰ型和Ⅲ型居多,此两型动脉与神经分离较远,手术时损伤机会较少。

表2 喉返神经与甲状腺下动脉的关系结果
3 讨 论
甲状腺术中喉返神经损伤是临床常见的并发症,患者主要表现为单侧喉返神经损伤引起的声音嘶哑及双侧喉返神经损伤引起的呼吸不畅甚至窒息。喉返神经素来被认为是相当脆弱且隐蔽,对其保护是甲状腺手术的难点之一,以至于有的医师不论病变性质一律行甲状腺囊内切除,期望在不显露神经的前提下对其实行区域保护。术中显露喉返神经时,医师也多以肉眼识别神经连续性存在来判断神经完整性,但在再次手术中由于前次手术瘢痕粘连、解剖结构紊乱和甲状腺癌侵及喉返神经等复杂甲状腺手术[5]中显露喉返神经极为困难。特别是甲状腺癌,作为内分泌外科最常见的恶性肿瘤。单纯囊内切除保护喉返神经的方法很难达到腺体的全部切除的根治性目的。因此制约手术彻底性的关键问题在于如何识别并有效保护喉返神经免受永久性损伤。
3.1喉返神经的解剖特点
喉返神经的解剖特点国内外已有较多的报道,但是大多以尸体解剖报道为主,活体解剖报道较少,而且“分支型”占得比例大,“单支型”占得比例小[6]。本组资料显示喉返神经在喉外以单支为多,占49.12%,但两支以上也占有一定比例,提示我们术中不可大意,避免RNL的损伤。对于喉返神经与甲状腺下动脉的关系,国内报道的有5种主要类型[7]。本组病例中,Ⅰ型占3.53%,Ⅱ型占10.60%,Ⅲ型占55.12%,Ⅳ型占15.90%,Ⅴ型占11.66%。本组资料显示喉返神经位于甲状腺下动脉后方的最多,故术中可借助甲状腺下动脉这一解剖标志来寻找喉返神经。
3.2喉返神经显露适应证
术中是否显露喉返神经争论了数十年,不显露者认为显露技术难度高,增加损伤机会,显露者认为术中大胆细心操作可确保喉返神经连续性降低损伤几率。我们的经验是避免喉返神经的损伤应具体问题具体分析,在肿瘤较小、位于上级腺体表面时可不常规显露喉返神经,采用“围钳法”腺体内切除肿瘤。显露喉返神经的适应证为:(1)甲状腺腺叶全切除或近全切除时,先行显露喉返神经,直视下保护喉返神经;(2)肿物位于腺体背侧时;(3)甲状腺恶性肿瘤需行中央组淋巴结清扫,尤其是气管两侧有肿大淋巴结时;(4)甲状腺再次手术时,原有解剖层次破坏,瘢痕收缩、组织粘连重;(5)术前已有单侧声带麻痹者;(6)巨大甲状腺肿物或胸骨后甲状腺肿;(7)已有喉返神经损伤,需行喉返神经探查、修复者。
3.3喉返神经辨认
喉返神经的确认主要靠“视觉、触觉、听觉”来完成。肉眼观察喉返神经常呈白色、发亮的线状,直径1~2 mm,可看到纤维走行,或呈蛇形迂曲,其表面可见细小的滋养血管,如沿神经走行分离0. 5~1.0 cm,其特点更为明显,容易鉴别。将腺体向上内气管侧牵拉,用手仔细触诊,可有琴弦的感觉。也可以借助术中神经监测仪来判断。
总之,熟悉喉返神经的行程、分支特点以及与甲状腺下动脉分支相互关系等解剖特点,手术时有选择的进行喉返神经显露,掌握喉返神经的显露技巧,必要时应用神经监测仪,能够有效的预防喉返神经损伤的发生。
[1] Dimov RS, Doikov IJ, Mitov FS, et al. Intraoperative identification of recurrent laryngeal nerves in thyroid surgery by electrical stimulation[J]. Foli Med(Polvdiv), 2001,43(4): 10-13.
[2] 方国恩,施俊义,盛援,等甲状腺疾病3091例外科治疗分析[J].中国实用外科杂志,2004,24(10):596-599.
[3] 刘继远,韦善文,桂雄斌.甲状腺良性病变手术与喉返神经损伤[J].耳鼻咽喉--头颈外科,2003,10(6):333-334.
[4] 钟世镇.临床应用解剖学[M].北京:人民军医出版社,1998:165.
[5] 刘晓莉,孙辉,郑泽霖,等.甲状腺术中喉返神经监测技术的应用与进展[J].中国普通外科杂志,2009,18:409-413.
[6] ZHAO J,SUN SQ.Clinical applied anatomic study on RLN and bifurcation of RLN in endoscopic thyroidectory [J].Chinese Journal of Surgery,2000(9):654-655.
[7] 朱钰,王宝春.RLN在颈部的局部解剖[J].解剖学通报,1981,4(1):90-94.
